- ١ حزيران/يونيو ٢٠٢٦ | ١٥ ذو الحجة ١٤٤٧ هـ
المرض يتطور إذا لم يعالج بطريقة صحيحة
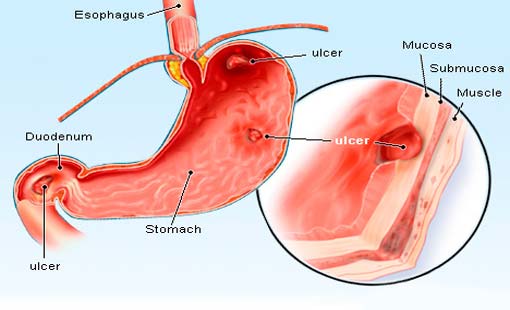
القرحة الهضمية هي حدوث تآكل أو جرح في الغشاء المخاطي المبطن لجدار المعدة أو في الجزء الأوّل من الأمعاء الدقيقة "الإثنى عشر" أو أسفل المريء. تعتبر قرحة المعدة هي المرض الأكثر انتشاراً من بين أمراض القرحة الهضمية.
القرحة الهضمية من الأمراض التي يسهل علاجها، ولكن المرض قد يتطور إذا لم يعالج بطريقة صحيحة.
أسباب الإصابة بالقرحة الهضمية:
الإصابة بعدوى بكتيريا تسمى الملوية البوابية "هيليكوباكتر بيلوري". الاستخدام طويل المدى للعقاقير المضادة للالتهابات أو العقاقير المسكنة للآلام كالإسبرين والآيبوبروفين. ازدياد الحمضيات في المعدة والتي قد تحدث لأسباب وراثية أو لأنظمة غذائية معينة أو لبعض السلوكيات الحياتية كالتدخين والإجهاد. ومن أسباب الإصابة أيضاً ازدياد الكالسيوم في الدم، والاستخدام المتكرر للستيرويدات (توجد في علاجات الربو)، والتقدم في العمر (50 سنة فما فوق). وأقل الأسباب شيوعاً هو الإصابة بمتلازمة زولينجرإليسون وهو مرض نادر يكثر من إنتاج عصارة المعدة في الجسم.
أعراض المرض:
هنالك عدد من الأعراض والتي تختلف شدتها مع شدة القرحة الهضمية، وأكثر الأعراض شيوعاً هي: حرقان أو ألم في المنطقة الواقعة بين الصدر والسرة، ألم خفيف في المعدة، فقدان الوزن، عدم الرغبة في تناول الطعام بسبب الألم، الغثيان أو القيء، الانتفاخ والتجشؤ باستمرار. يشتد المرض في حالات الجوع ويستمر لعدة دقائق أو بضع ساعات. ويتحسن المرض عند تناول الطعام والشراب أو عند أخذ مضادات الحموضة.
يجب الذهاب فوراً والتحدث مع الطبيب في حالة الإصابة بإحدى هذه الأعراض حتى وإن كانت خفيفة، فالقرحة تزداد سوءاً إن لم يتم علاجها.
تشخيص المرض:
التشخيص يعتمد على الأعراض وشدة القرحة لدى المريض. سيقوم الطبيب بمراجعة تاريخ المريض الصحي والأعراض التي يشعر بها والأدوية الطبية التي يتناولها.
سيقوم الطبيب بطلب فحص للدم، البول وأنفاس المريض لكي يرى ما إذا كان هنالك عدوى بكتيرية أم لا. وأيضاً قد يطلب الطبيب من المريض القيام بالأشعة السينية ومنظار للمعدة.
علاج المرض:
يختلف علاج القرحة الهضمية تبعاً لأسباب الإصابة. معظم الحالات يمكن علاجها بوصفة طبية، ولكن توجد حالات نادرة قد يكون هنالك حاجة لتدخل جراحي. من المهم بدء العلاج فور تشخيص الحالة، يمكن أن يتحدث المريض مع الطبيب لمعرفة الخطة العلاجية المناسبة له. إذا كان هنالك نزيف مصاحب للحالة قد يطلب من المريض البقاء في المستشفى لفترة من الزمن. وإذا كان النزيف في حالة زيادة، قد يحتاج المريض لعملية نقل دم.
العلاج غير الجراحي:
إذا كان المرض نتيجة للإصابة بعدوى بكتيرية، سيحتاج المريض إلى مضادات حيوية لعلاج الحالات من خفيفة إلى معتدلة. وغالباً ما سيصف الطبيب إحدى هذه الأدوية:
حاصرات H2، لمنع المعدة من إفراز معدلات عالية من الأحماض.
مثبطات مضخة البروتون، لحظر الخلايا التي تنتج الأحماض.
أدوية مضادات الحموضة، لتعديل نسبة الحموضة في المعدة.
دواء من فصيلة سيتوبروتيكتيفي، لحماية بطانة المعدة والأمعاء الدقيقة.
تهدأ الأعراض فوراً بعد العلاج، يجب الاستمرار في تناول الدواء حتى بعد اختفاء الأعراض، بالأخص في حال العدوى البكتيرية لضمان القضاء على البكتيريا تماماً.
سينصح الطبيب المريض بتجنب التدخين وأي أدوية أو أطعمة قد تؤدي إلى عودة الأعراض مجدداً.
هنالك بعض الآثار الجانبية لأدوية القرحة الهضمية وهي: الغثيان، الدوخة، الصداع والإسهال. وهي أعراض مؤقتة، على المريض التحدث مع الطبيب المختص في حالة استمرار هذه الأعراض ليقوم بتغير الدواء.
العلاج الجراحي:
في حالات نادرة قد تتطلب القرحة الهضمية إجراء عملية جراحية لمداواتها، وتشمل هذه الحالات النادرة: إذا استمرت القرحة في المعاودة كلّ فترة. إذا لم تشفَ القرحة بالعلاجات الدوائية. في حالات النزيف الشديد والمستمر. حدوث تمزق في المعدة أو الأمعاء الدقيقة.
يمكن أن تشمل العملية: إزالة القرحة بالكامل، أخذ أنسجة من جزء آخر من الأمعاء ورقع مكان التقرح، ربط الشريان النازف، قطع أعصاب من المعدة للحد من إنتاج حمض المعدة. المضاعفات المرتبطة بالقرحة الهضمية: ألم حاد مفاجئ لا يتوقف. براز أسود أو دموي. قيء دموي. وتقيؤ سائل يشبه القهوة.
الوقاية من القرحة الهضمية
غسل اليدين بالماء والصابون بشكل دائم لمنع عدوى البكتيريا. كما يجب غسل الخضراوات والفواكه جيداً قبل الأكل.
الوقاية من القرحة الناتجة عن مضادات الالتهاب:
التوقف عن استخدام هذه الأدوية، أو الحد من استخدامها. تأكد من اتباع الجرعة الموصى بها.
مقالات ذات صلة
ارسال التعليق
تعليقات